Η συχνότητα της αιμορραγίας σε προχωρημένη κύηση κυμαίνεται γύρω στο 5%. Το μεγαλύτερο ποσοστό οφείλεται σε πρόωρη αποκόλληση του πλακούντα, ενώ το μικρότερο σε προδρομικό πλακούντα.
ΠΡΟΩΡΗ ΑΠΟΚΟΛΛΗΣΗ ΤΟΥ ΠΛΑΚΟΥΝΤΑ
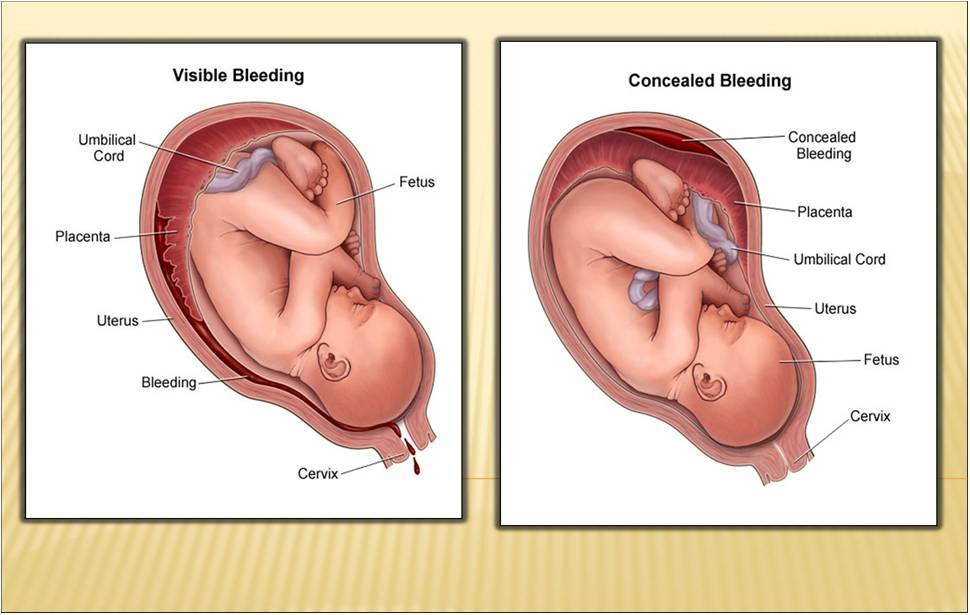
Πρόωρη αποκόλληση του πλακούντα ονομάζεται η αποκόλληση του πλακούντα πριν από τον τοκετό του εμβρύου με αποτέλεσμα αιμορραγία. Σε αντίθεση με τον προδρομικό πλακούντα, στις περιπτώσεις πρόωρης αποκόλλησης ο πλακούντας ευρίσκεται στην φυσιολογική του θέση. Η πρόωρη αποκόλληση του πλακούντα αποτελεί μία ιδιαίτερα σοβαρή επιπλοκή της κύησης με υψηλή περιγεννητική θνησιμότητα.
Συχνότητα – Αιτιολογία
Η συχνότητα της πρόωρης αποκόλλησης του πλακούντα κυμαίνεται από 0,5% έως 4%. Η πρωτοπαθής αιτία της πρόωρης αποκόλλησης του πλακούντα είναι άγνωστη, αλλά υπάρχουν αρκετές καταστάσεις που παρουσιάζουν κάποιο βαθμό συσχέτισης με την επιπλοκή αυτή και μπορεί να χαρακτηρισθούν ως προδιαθεσικοί παράγοντες.
- Χαμηλή κοινωνικοοικονομική κατάσταση της εγκύου με πτωχή διατροφή
- Η υπερτασική νόσος της κύησης αποτελεί ισχυρό προδιαθεσικό παράγοντα
- Το κάπνισμα, η κατάχρηση αλκοόλ και η χρήση ναρκωτικών ουσιών, ιδίως κοκαΐνης.
- Πολυτοκία
- Απότομη κένωση της μήτρας σε περίπτωση υδραμνίου
- Λειομυώματα μήτρας
- Βραχύς ομφάλιος λώρος
- Μηχανικές κακώσεις της κοιλιακής χώρας
Ο κίνδυνος για επανεμφάνιση της επιπλοκής αυτής σε επόμενη κύηση είναι ιδιαίτερα υψηλός.
Παθοφυσιολογία
Η αιτία της οπισθοπλακουντιακής αιμορραγίας είναι βλάβη του τοιχώματος των μητρικών αγγείων στον βασικό φθαρτό με αποτέλεσμα σχηματισμό αιματώματος. Το αιμάτωμα επεκτείνεται και προκαλεί αποκόλληση του πλακούντα άλλοτε άλλου βαθμού. Στην συνέχεια και εφ’ όσον η αιμορραγία είναι μεγάλη, το αίμα διέρχεται μεταξύ του τοιχώματος της μήτρας και των υμένων και εμφανίζεται στον κόλπο (περιφερική αποκόλληση) ή παραμένει όπισθεν του πλακούντα (κεντρική αποκόλληση). Σε ορισμένες περιπτώσεις αθρόας αιμορραγίας το αίμα διηθεί το τοίχωμα της μήτρας και φθάνει μέχρι τον ορογόνο χιτώνα. Η μήτρα σε αυτή την περίπτωση εμφανίζεται οιδηματώδης με ιώδη χροιά (μήτρα Couvelaire) .
Η κλινική εικόνα ποικίλλει σημαντικά στις διάφορες περιπτώσεις και συνήθως εξαρτάται από την έκταση της αποκόλλησης και την ποσότητα του αίματος που απωλέσθηκε. Στο ένα τρίτο περίπου των περιπτώσεων η αποκόλληση είναι μικρή, η απώλεια αίματος λιγότερη από 500 ml και δεν υπάρχει επιβάρυνση της κατάστασης της μητέρας ή του εμβρύου. Σε βαρύτερες περιπτώσεις με μεγαλύτερη απώλεια αίματος η έγκυος παραπονείται για άλγος στην κοιλιά, ενώ η μήτρα είναι ιδιαίτερη ευαίσθητη στην ψηλάφηση. Δυνατόν να υπάρχει ολιγαιμικό shock. Το έμβρυο είναι υποξαιμικό και συνήθως το καρδιοτοκογράφημα εμφανίζει παθολογικά στοιχεία. Εάν επιδεινωθεί η αιμορραγία (απώλεια αίματος μεγαλύτερη από 1.500 ml), αναπτύσσεται ολιγαιμικό shock, η μήτρα παρουσιάζει τετανική σύσπαση και είναι ιδιαίτερα ευαίσθητη στην ψηλάφηση, ενώ το έμβρυο παρουσιάζει σημεία βαριάς εμβρυϊκής δυσχέρειας ή έχει καταλήξει. Οι περισσότερες διαταραχές της πηκτικότητας συμβαίνουν στο στάδιο αυτό. Υπολογίζεται ότι το 30% περίπου των γυναικών με σοβαρή πρόωρη αποκόλληση του πλακούντα εμφανίζει διάχυτη ενδαγγειακή πήξη.
Αξίζει να σημειωθεί ότι αρχικά η αρτηριακή πίεση μπορεί να είναι φυσιολογική ή ακόμη και αυξημένη και οι σφύξεις φυσιολογικές μέχρις ότου αιφνιδίως εμφανισθεί το shock με ταχυκαρδία, υπόταση και ολιγουρία.
Διάγνωση – Διαφορική διάγνωση
Η διάγνωση της πρόωρης αποκόλλησης του πλακούντα δεν παρουσιάζει ιδιαίτερες δυσκολίες τουλάχιστον στις τυπικές περιπτώσεις. Στηρίζεται στην ύπαρξη προδιαθεσικών παραγόντων π.χ. υπερτασικής νόσου της κύησης, στην εμφάνιση αιμορραγίας, εντόνου άλγους στην κοιλιακή χώρα και αύξηση του μεγέθους της μήτρας, η οποία είναι σκληρή και ιδιαίτερα ευαίσθητη στην πίεση. Η διαφορική διάγνωση θα γίνει από άλλες καταστάσεις που παρουσιάζουν αιμορραγία ή κοιλιακό άλγος, όπως προδρομικό πλακούντα, οξύ υδράμνιο, οξεία σκωληκοειδίτιδα, οξεία πυελονεφρίτιδα, συστροφή ή ρήξη κύστης ωοθήκης, διάτρηση έλκους στομάχου και περίσφιγξη κήλης.
Αντιμετώπιση
Η αντιμετώπιση της πρόωρης αποκόλλησης του πλακούντα συνίσταται στην αντικατάσταση των απωλειών αίματος, στην πρόληψη των διαταραχών του πηκτικού μηχανισμού και στον έλεγχο της διούρησης. Η αντιμετώπιση πρέπει να είναι άμεση, διότι υπάρχει ο κίνδυνος ανάπτυξης σοβαρών επιπλοκών, οι οποίες μπορεί να απειλήσουν την ζωή της γυναίκας (ολιγαιμικό shock, διάχυτη ενδαγγειακή πήξη, οξεία σωληναριακή νεφρική νέκρωση, νέκρωση υπόφυσης).
Εάν το έμβρυο είναι ζωντανό, αποφασίζεται ο κατάλληλος τρόπος τοκετού. Συνήθως, προτιμάται η καισαρική τομή.
Σε περίπτωση, που λόγω διάχυτης ενδαγγειακής πήξης, δεν μπορεί να ελεγχθεί η αιμορραγία, επιβάλλεται μαιευτική υστερεκτομή.
Η μητρική θνησιμότητα στις αναπτυγμένες χώρες έχει σχεδόν μηδενισθεί σήμερα, ενώ η περιγεννητική θνησιμότητα εξακολουθεί να είναι ιδιαίτερα υψηλή (μέχρι 30%). Αξίζει ακόμη να σημειωθεί ότι ένα σημαντικό ποσοστό (20%) των νεογνών που τελικά επιζούν, εμφανίζει αργότερα νευρολογικά προβλήματα.
ΠΡΟΔΡΟΜΙΚΟΣ ΠΛΑΚΟΥΝΤΑΣ
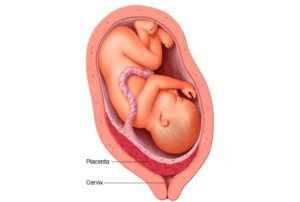
Προδρομικός ονομάζεται ο πλακούντας ο οποίος εν μέρει ή ολόκληρος προσφύεται στο κατώτερο τμήμα της μήτρας και συνεπώς ευρίσκεται έμπροσθεν της προβάλλουσας μοίρας του εμβρύου και κοντά στον τράχηλο. Η αιμορραγία, σε περίπτωση προδρομικού πλακούντα, οφείλεται σε διάταση του κατωτέρου τμήματος της μήτρας, η οποία συμβαίνει μετά την 28η εβδομάδα της κύησης. Η διάταση αυτή έχει ως αποτέλεσμα την αποκόλληση τμημάτων του πλακούντα και αιμορραγία. Το αίμα είναι μητρικής προέλευσης από φλεβώδη πλέγματα του κατωτέρου τμήματος της μήτρας. Σπανίως μπορεί να είναι εμβρυϊκής προέλευσης από πρόδρομα αγγεία του πλακούντα που ευρίσκονται κατά μήκος του έσω τραχηλικού στομίου.
Συχνότητα – Αιτιολογία
Ο προδρομικός πλακούντας παρατηρείται στο 0,5% περίπου των κυήσεων. Το 20% των περιπτώσεων αιμορραγίας σε προχωρημένη κύηση οφείλεται σε προδρομικό πλακούντα. Το πρώτο επεισόδιο αιμορραγίας παρατηρείται συνήθως μετά την 36η εβδομάδα στο 60% των περιπτώσεων, μεταξύ 32ης και 36ης στο 30%, ενώ πριν την 32η στο 10%. Ο προδρομικός πλακούντας είναι πιο συχνός σε πολύτοκες, σε έγκυες μεγάλης ηλικίας, σε έγκυες με ιστορικό καισαρικής τομής ή τεχνητών διακοπών της κύησης, σε γυναίκες με πολύδυμη κύηση, σε γυναίκες με όγκους της μήτρας, όπως ινομυώματα, ενώ λιγότερο συχνά μπορεί να συνδυάζεται με διεισδυτικό πλακούντα. Επίσης, υπάρχει υπόνοια συσχέτισης του προδρομικού πλακούντα με το κάπνισμα.
Είδη προδρομικού πλακούντα
Ανάλογα με την θέση πρόσφυσης του πλακούντα διακρίνονται τέσσερις κατηγορίες προδρομικού πλακούντα.
- Χαμηλή πρόσφυση ή πρώτου βαθμού, όταν ο πλακούντας προσφύεται στο κατώτερο τμήμα της μήτρας, χωρίς όμως να φθάνει μέχρι το έσω τραχηλικό στόμιο.
- Παραχείλιος ή δευτέρου βαθμού, όταν ο πλακούντας φθάνει μέχρι το όριο του έσω τραχηλικού στομίου, χωρίς όμως να καλύπτει μέρος αυτού.
- Επιχείλιος ή τρίτου βαθμού, όταν ο πλακούντας καλύπτει μέρος του έσω τραχηλικού στομίου.
- Επιπωματικός ή τετάρτου βαθμού, όταν ο πλακούντας καλύπτει πλήρως το έσω τραχηλικό στόμιο, ακόμη και αν υπάρχει διαστολή του τραχήλου.
Κλινική εικόνα
Το κύριο χαρακτηριστικό του προδρομικού πλακούντα είναι η αιμορραγία, η οποία όμως δεν συνοδεύεται από άλγος. Συνήθως, εμφανίζεται μετά την 32η εβδομάδα της κύησης (90% των περιπτώσεων), ενώ σε ένα μικρό ποσοστό (10%) στο τέλος του δευτέρου τριμήνου.
Συχνά, η εμφάνιση της αιμορραγίας είναι αιφνίδια, χωρίς προειδοποιητικά σημεία και ενώ η κύηση μέχρι εκείνη την στιγμή δεν είχε παρουσιάσει κανένα πρόβλημα. Ευτυχώς, η αρχική αιμορραγία σπανίως είναι μεγάλη, ώστε να απειλήσει την ζωή της γυναίκας. Συνήθως σταματά αυτόματα και επανεμφανίζεται μετά από ημέρες ή εβδομάδες. Σε ορισμένες περιπτώσεις, ιδιαίτερα όταν ο προδρομικός πλακούντας είναι παραχείλιος, η αιμορραγία δεν εμφανίζεται παρά μόνο μετά την έναρξη του τοκετού.
Η αιμορραγία μπορεί να συνεχισθεί και μετά την υστεροτοκία λόγω αδυναμίας ικανοποιητικής σύσπασης του κατωτέρου τμήματος της μήτρας. Ορισμένες φορές είναι ιδιαίτερα έντονη και μπορεί να απαιτηθεί μαιευτική υστερεκτομία. Διαταραχές του πηκτικού μηχανισμού είναι ιδιαίτερα σπάνιες σε έγκυες με προδρομικό πλακούντα, ακόμη και σε περιπτώσεις με αθρόα αιμορραγία και μεγάλης έκτασης αποκόλληση του πλακούντα από την θέση εμφύτευσης.
Διάγνωση
Η διάγνωση του προδρομικού πλακούντα στηρίζεται στην κλινική εικόνα, στα κλινικά ευρήματα και σε παρακλινικές απεικονιστικές εξετάσεις.
- Κλινική εικόνα. Αιμορραγία χωρίς άλγος στο τρίτο τρίμηνο της κύησης και η οποία υποτροπιάζει, θέτει πάντα την υπόνοια του προδρομικού πλακούντα. Κατά τον τοκετό, και όταν γίνεται η διαστολή του έσω τραχηλικού στομίου, μπορεί να παρουσιασθεί αθρόα αιμορραγία, αν και ορισμένες φορές, σε περιπτώσεις ελάσσονος τύπου προδρομικού πλακούντα, η κάθοδος της προβάλλουσας μοίρας του εμβρύου μπορεί να συμπιέσει την θέση που αιμορραγεί και να σταματήσει η αιμορραγία.
- Κλινικά ευρήματα. Με τους χειρισμούς του Leopold διαπιστώνεται απώθηση και παρεκτόπιση της προβάλλουσας μοίρας του εμβρύου ή ακόμη και αδυναμία ψηλάφησης της, εάν ο πλακούντας είναι πρόσθιος. Επίσης, το τοίχωμα της μήτρας είναι πλαδαρό και εύκολα ψηλαφώνται τα μέλη του εμβρύου.
- Παρακλινικές απεικονιστικές εξετάσεις. Η πλέον απλή, ακριβής και ασφαλής μέθοδος για τον εντοπισμό της θέσης του πλακούντα είναι η υπερηχογραφία, διακοιλιακή ή διακολπική. Στη μεγάλη πλειονότητα των περιπτώσεων θα είναι γνωστή η θέση του πλακούντα κατά την επέλευση της αιμορραγίας.
Αντιμετώπιση
Σε κάθε περίπτωση αιμορραγίας σε προχωρημένη κύηση θα πρέπει να τίθεται η υπόνοια προδρομικού πλακούντα και η έγκυος να εισάγεται στο νοσοκομείο. Υπερηχογραφικός έλεγχος για προσδιορισμό της θέσης του πλακούντα καθώς και της ηλικίας και της κατάστασης του εμβρύου θα πρέπει να γίνεται αμέσως μετά την εισαγωγή. Σε περίπτωση βαριάς αιμορραγίας πιθανόν να χρειασθεί και μετάγγιση αίματος.
Η περαιτέρω αντιμετώπιση εξαρτάται από την βαρύτητα της αιμορραγίας και την ηλικία του εμβρύου. Εάν η αιμορραγία είναι αθρόα και τίθεται σε κίνδυνο η ζωή της εγκύου, γίνεται αμέσως καισαρική τομή ανεξάρτητα από την ηλικία του εμβρύου. Εάν η αιμορραγία δεν είναι βαριά και το έμβρυο είναι μικρότερο από 36 εβδομάδες, η αντιμετώπιση είναι συντηρητική μέχρις ότου ωριμάσουν οι πνεύμονες του εμβρύου. Επειδή υπάρχει πιθανότητα υποτροπής της αιμορραγίας, η έγκυος θα πρέπει να παραμείνει στο νοσοκομείο. Αφού συμπληρωθεί η 36η εβδομάδα της κύησης προγραμματίζεται τοκετός.
Η περιγεννητική θνησιμότητα είναι μικρότερη από 5%, ενώ η μητρική θνησιμότητα είναι και αυτή ιδιαίτερη χαμηλή.
ΑΛΛΑ ΑΙΤΙΑ ΑΙΜΟΡΡΑΓΙΑΣ
Κολπική αιμόρροια σε προχωρημένη κύηση μπορεί να οφείλεται και σε αλλοιώσεις του κόλπου ή του τραχήλου, όπως τραυματισμός κόλπου, κιρσοί, μετά από επαφή, τραχηλικός πολύποδας ή νεοπλασίες του τραχήλου ή σε ρήξη προδρομικών ομφαλικών αγγείων ή ρήξη φλεβικού κόλπου του Meckel.
Σε κάθε περίπτωση αιμορραγίας σε Rh Αρνητική μητέρα θα πρέπει να χορηγείται προληπτικά anti-D σφαιρίνη.